Si volem ser breus, la resposta és no ho sabem. Tot i així, podem veure què ha passat en altres situacions semblants.
Al segle passat es van escampar tres pandèmies de grip. L'"espanyola" de 1918 va ser la més mortífera. Va cursar en tres onades: a la primavera de 1918, a la tardor d'aquell mateix any i a l'hivern de 1919. La realment virulenta i mortal va ser la segona, on es van produir el 64% de les morts. En realitat, la primera onada va ser la menys letal: va ser responsable del 10% de les morts. S'han documentat canvis en el genoma del virus que podrien explicar que fos més virulent el segon cop.
El 1957 apareix un nou virus gripal que va originar la "grip asiàtica". També va cursar en tres onades epidèmiques: la primera la primavera-estiu del 1957 amb una incidència relativament baixa; la segona a començaments del 1958, i la tercera a l'hivern de 1958-1959. La mortalitat va ser més alta en les dues últimes onades. Deu anys després, el 1968, un nou virus de la grip va causar la denominada "grip de Hong Kong" la difusió de la qual va ser més lenta i irregular: va arrencar la tardor-hivern a l'hemisferi nord i una segona onada va venir l'hivern següent amb una incidència més gran.
L'última pandèmia de grip, l'anomenada "grip A" de 2009-2010, va tenir l'efecte d'una grip estacional. De fet, aquest virus va acabar adaptant-se a l'ésser humà i des d'aleshores és una de les soques que circulen cada any. És a dir, de segones i terceres onades més letals ja n'hem vist abans, amb el virus de la grip.
En el cas del SARS-CoV-2, l'aparició de noves onades epidèmiques dependrà del mateix virus, de la seva capacitat de variació i adaptació a l'ésser humà. De la nostra immunitat, de si realment hi estem immunitzats i protegits i de la nostra capacitat de transmetre'l i controlar-lo.
Pot fer-se més virulent?
Tampoc no ho sabem. Però, a diferència de la grip, el SARS-CoV-2 no és el campió de la variabilitat. El virus de la grip també té un genoma d'ARN, però són vuit petits fragments que poden barrejar-se amb altres tipus de virus de grip aviària o porcina, generant nous reagrupaments. La capacitat de mutació i recombinació és molt més gran, per això cal canviar les vacunes de la grip cada any i s'originen virus pandèmics amb més freqüència.
Des que va començar el SARS-CoV-2 s'han seqüenciat i comparat els genomes de diversos milers d'aïllaments i esclar que el virus canvia! Tots ho fan. De moment, tanmateix, com esperàvem, aquest sembla molt més estable que el de la grip. Potser és perquè té una proteïna (nsp14-ExoN) que actua com un enzim capaç de reparar errors en la replicació del genoma.
Per tant, encara que en aquest cas encara és vàlida la definició de virus com un "núvol de mutants", el SARS-CoV-2 sembla que no acumula mutacions que afectin la seva virulència. De moment.
A més, s'ha comprovat que els virus, en "saltar" d'una espècie animal a l'altra, com en aquest cas, s'adapten al nou hoste i disminueixen la seva virulència. O sigui, en general, no sempre que un virus muta és per fer-se més letal sinó que pot ser al contrari. De tota manera, caldrà continuar vigilant el SARS-CoV-2.
Estem ja immunitzats?
Per evitar l'extensió d'una epidèmia cal tallar la cadena de transmissió del virus. S'hi arriba quan hi ha prou individus (més del 60%) protegits contra la infecció, que actuen com una tanca i impedeixen que el virus s'encomani als mancats d'immunitat. Això és el que es denomina immunitat de grup i s'aconsegueix quan la gent ha passat la malaltia o es vacuna.
Contra aquest virus encara no tenim vacuna. Hi ha immunitat de grup? Sembla que no. Una de les conclusions més importants de l'estudi preliminar sobre seroprevalença de la infecció pel coronavirus SARS-CoV-2 a Espanya és que la prevalença se situa en el 5%. Algunes comunitats autònomes presenten prevalences inferiors al 2%, mentre d'altres superen el 10%. Aquestes dades es van obtenir mitjançant la detecció dels anticossos IgG anti SARS-CoV-2 per inmunocromatografía, els coneguts test ràpids. Indiquen que, a tot estirar, en algunes zones, no més del 10% de la població ha estat en contacte amb el virus. Som molt lluny d'aquest 60% o més necessari per la immunitat de grup.
Però tot això és molt més complex del que sembla. Encara no sabem si el tenir anticossos contra el SARS-CoV-2 —o sigui, haver donat positiu en els test serològics— realment t'assegura la immunitat. No sabem del cert quant de temps duren aquests anticossos, si són neutralitzants, si bloquegen el virus i et protegeixen d'una segona infecció. Tampoc no tenim dades de la immunitat cel·lular, aquesta altra part del nostre sistema de defensa que no depèn dels anticossos sinó de les cèl·lules i que és molt important per vèncer les infeccions virals.
En el cas d'altres coronavirus, els anticossos duren uns mesos o anys i sembla que tenen un cert efecte protector. Això, però, també pot dependre de la persona: no a totes els hi passa el mateix. També és cert que hi ha alguns assajos amb plasma de pacients curats del coronavirus que bloqueja el virus i té un efecte beneficiós en persones infectades, la qual cosa demostraria que aquests anticossos són protectors.
En assajos amb macacos infectats amb el virus s'ha comprovat que els anticossos sí que els protegeixen d'una segona infecció. Però són macacos. També s'ha suggerit que haver tingut contacte previ amb altres coronavirus, els que produeixen els refredats comuns, podria tenir algun efecte protector contra el SARS-CoV-2. De moment, només s'ha demostrat en assajos in vitro, encara que podria explicar el gran nombre de persones asimptomàtiques. En definitiva, la immunitat de grup continua sent un misteri.
Tres possibles escenaris
Tenint tot això en compte s'han proposat tres possibles models.
1. Una segona onada molt més intensa a l'hivern de 2020 seguida d'onades més petites al llarg de 2021. Aquest escenari seria similar a les pandèmies de grip. Però aquest coronavirus no és una grip, no ha de comportar-se igual. Aquest escenari podria demanar tornar a alguna mena de mesures de confinament més o menys intenses a la tardor-hivern per evitar el col·lapse del sistema sanitari.
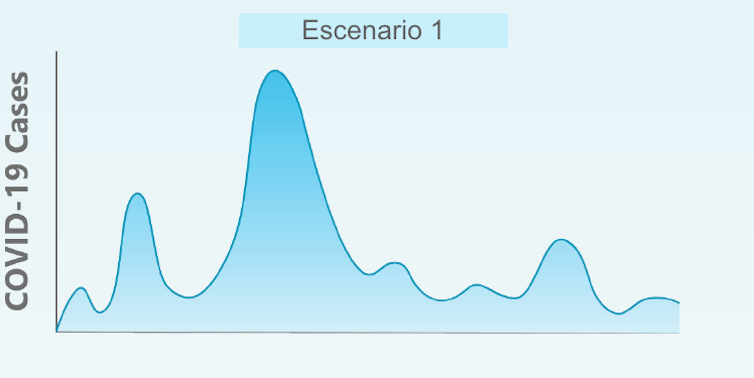
2) Diverses onades epidèmiques durant un període d'un o dos anys. Aquest primer pic epidèmic que tot just hem patit vindria seguit d'onades repetitives de forma consistent un parell d'anys fins a desaparèixer en algun moment en 2021-22. La freqüència i intensitat d'aquests rebrots dependria de les mesures de control de cada país.
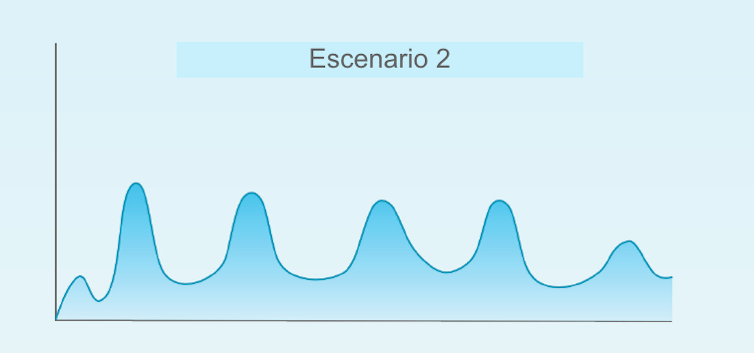
3) Petits brots sense un patró clar de noves onades epidèmiques. Aquesta primera onada aniria seguida de petits rebrots que s'apagarien a poc a poc, en funció de les mesures de control i contenció de cada país. Aquest escenari no requeriria tornar a mesures dràstiques de confinament, encara que el nombre de casos i de morts continuaria un temps.
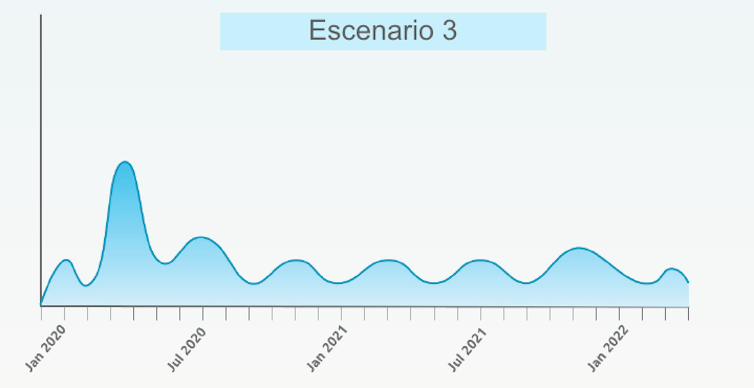
En qualsevol cas, sembla que no podem descartar que el virus SARS-CoV-2 circuli entre nosaltres durant un temps. Potser s'acaba sincronitzant amb l'època hivernal i disminueix la seva severitat. Encara que no hi hagi noves onades epidèmiques, incloure un nou virus respiratori de conseqüències molt greus per a un grup important de la població en la llista de desenes de virus respiratoris que ens visiten cada any no és bona notícia. Cada temporada de grip se saturen les urgències de molts hospitals. Afegir-hi un nou virus és un problema.
Controlar i evitar rebrots: avançar-se
El virus no ha desaparegut. Pot seguir deixant morts pel camí. Això és el que passa a altres països que ja van passar la primera onada, com Corea del Sud. A Espanya també s'han produït rebrots en algunes ciutats durant l'inici de la desescalada. En la majoria dels casos es relacionen amb aglomeracions (festes o àpats familiars).
Com no podem estar confinats eternament ni podem esterilitzar tots els ambients, són fonamentals dues accions per disminuir la freqüència i intensitat d'aquests rebrots:
1. Per part dels ciutadans: evitar el contagi. Ja sabem com es transmet el virus i que, afortunadament, és fàcil inactivar-lo. Els contagis són més freqüents en ambients tancats o amb molta gent. No ho oblidem: molta gent, molt pròxima i movent-se és el millor per al virus. Evitar aglomeracions, distanciament entre persones, ús de mascaretes, higiene freqüent de mans, neteja i desinfecció (en aquest ordre), seguir les recomanacions de Sanitat. Això és el que cal exigir al ciutadà, no podem relaxar-nos.
2. Per part de les autoritats sanitàries: rastrejar el virus. No podem seguir com fins ara, darrere el virus, cal agafar-li la davantera. Cal instaurar un sistema capaç de detectar una persona infectada al menor símptoma, poder rastrejar i obtenir informació dels seus contactes, fer-los un seguiment clínic i test de PCR i serològics i, si cal, aïllar-los. Detectar un brot i aïllar-lo. Això vol personal, equipament i sistemes de diagnòstic. Cal estar preparats perquè el sistema sanitari no torni a col·lapsar-se. En això cal ocupar-se ara mateix, dedicar-hi tots els recursos, no a fer test massius a tota la població per a fer una foto fixa de la situació. Cal prendre les decisions per raons sanitàries, no polítiques. Això és el que cal exigir als nostres governs, que tampoc no poden relaxar-se.
Si has estat en contacte estret amb algú amb símptomes de Covid-19 a menys de 2 metres durant més de 15 minuts sense mesures de precaució, t'hauries d'aïllar durant 14 dies —i exigir a les autoritats sanitàries que fessin el test a la persona amb símptomes i a tu.
Pot haver-hi una segona o més onades —o no. Ara hem apagat l'incendi, però no l'hem extingit, queden calius que poden avivar el foc. El relaxament de les mesures de confinament no és perquè hem vençut al virus, és perquè també cal salvar el medi de vida. Un confinament molt llarg també pot causar morts. No eliminarem el virus, però el podem esquivar. Podem mitigar els seus efectes.
No pot tornar a passar el que ha passat: aquesta vegada sí que hem de protegir els més febles. Depèn dels ciutadans i dels governs.
Ignacio López-Goñi és Catedràtic de Microbiologia de la Universitat de Navarra. Aquest article va ser publicat originalment a The Conversation.

