El servicio de Endocrinología del Hospital Universitari Sagrat Cor, con el apoyo de Quirónsalud, ha preparado 10 consejos para los pacientes con diabetes que tengan la intención de realizar un viaje. A continuación, se detallan una serie de recomendaciones que el paciente puede consultar con su médico para poder ajustarlas a cada caso concreto.
1. Habla con el personal de enfermería especialista en diabetes o con el médico acerca del cambio horario del país al que viajes para que puedan ayudarte a modificar la pauta de insulina y las horas de administración de la misma. En este sentido, hay que tener en cuenta que, si se va a viajar hacia el oeste, el día será más largo, mientras que, si se viaja hacia el este, el viaje acortará el día.
2. Puedes pedir al equipo médico que te preparen un informe (preferiblemente en inglés) donde hagan constar el diagnóstico de diabetes y la necesidad de, en caso de viajar en avión, poder llevar en cabina todo el material necesario para el control de la diabetes (agujas, plumas de insulina, glucómetro y demás material fungible en caso de utilizar bomba de insulina). También tienes que asegurarte de tener una bolsa o estuche adecuado para guardar la insulina y el resto de materiales necesarios. Y puede ser útil llevar una nevera portátil y un contenedor para deshacerse del material punzante. No olvides que la insulina corre el riesgo de congelarse en las bodegas de los aviones y eso la podría hacer inutilizable. Tampoco no está de más llevar unos snacks adicionales en el equipaje de mano por si el viaje sufre retrasos.
3. Cuando prepares la maleta, es muy importante que calcules el material que vas a necesitar durante el viaje y que lleves siempre material de repuesto por si algo se dañara o perdiera. Además, es conveniente llevar dos equipos de insulina y glucómetros y guardar-los en sitios separados (por ejemplo, uno en el equipaje de mano y otro en el del acompañante) por si uno de los dos se extravía.
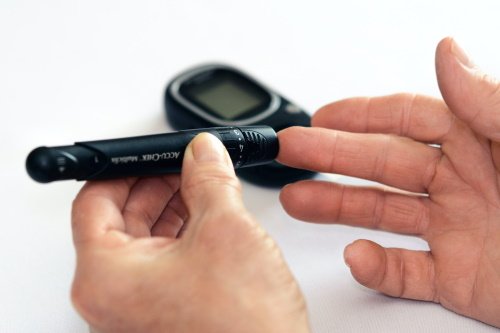
4. Asegúrate también de conservar correctamente la insulina durante el viaje. Y recuerda que un bolígrafo de insulina no debe de estar más de 30 días fuera de la nevera a temperatura ambiente, y que lo recomendable es conservarlos a una temperatura de entre 4 y 8ºC.
5. En caso de utilizar bomba de insulina, es importante llevar siempre bolígrafos de insulina (lenta y rápida) para poder usarlos en caso de que por algún motivo la bomba fallase. También tienes que tener prevista una pauta de uso con horarios y unidades (coméntelo con su equipo médico antes de viajar).
6. Toma nota de los números de contacto sanitarios en caso de emergencia. Si fuera necesario, ¿sabría cómo conseguir insulina en la zona donde viaja? Ten en cuenta que los nombres comerciales pueden variar de un país a otro. Y, para largas estancias, tendrás que llevar encima una receta médica para poder comprar insulina en el país donde estés.
7. Es muy recomendable tener contratado un seguro de asistencia médica durante el viaje. Y es que en algunos países no hay sanidad pública o esta es muy deficiente.
8. En caso de viajar en grupo, es conveniente que las personas que viajan contigo sepan cómo actuar en caso de que no se encuentre bien o sufra una hipoglucemia grave.
9. Si viajas a climas cálidos, mantén la insulina protegida de la luz solar directa y en un lugar fresco. Ten presente que es posible que la insulina se absorba más rápidamente en un clima cálido, por lo que será necesario una mayor monitorización. Y, sobre todo, hidrátate bien.
10. Por otro lado, si viajas a climas fríos, lleva ropa de abrigo suficiente, y ten en cuenta que es posible que la insulina se absorba más lentamente. Así pues, no permitas que se congele la insulina, ya que esto afectará a su acción. Finalmente, recuerda que los medidores de glucosa pueden verse afectados por altas y bajas temperaturas, así como por la altitud.
Los objetos que no pueden faltar en el equipaje de mano
• Documento de identidad e informe médico con el diagnóstico y tratamiento.
• Glucómetro y tiras reactivas.
• Lancetas y dispositivo para utilizarlas en los controles de glucosa en sangre del dedo.
• Comida y tentempiés adicionales, así como preparados de glucosa, sacarosa, etc. En monodosis y/o bebidas azucaradas.
• Diario de papel, o dispositivo electrónico para anotar los resultados de los controles.
• Tiras reactivas para acetona en sangre u orina.

